La structure anatomique du système veineux des membres inférieurs est caractérisée par une grande variabilité. Lors de l'évaluation des données de l'examen instrumental et du choix de la bonne méthode de traitement, la connaissance des caractéristiques individuelles de la structure du système veineux joue un rôle majeur.
Les veines des membres inférieurs sont divisées en veines superficielles et profondes. Le système veineux superficiel des membres inférieurs commence au niveau des plexus veineux des orteils et forme le réseau veineux du dos du pied et la voûte cutanée du dos du pied. Les veines marginales médiale et latérale en proviennent et se fondent dans la grande veine saphène et la petite veine saphène. La grande veine saphène est la veine la plus longue du corps, elle contient 5 à 10 paires de valvules et son diamètre normal est de 3 à 5 mm. Elle apparaît dans le tiers inférieur de la jambe, devant l'épicondyle médial, et prend son origine dans le tissu sous-cutané de la jambe et de la cuisse. Au niveau de l'aine, la grande veine saphène se jette dans la veine fémorale. Parfois, la grande veine saphène de la cuisse et de la jambe peut être représentée par deux voire trois troncs. La petite veine saphène commence dans le tiers inférieur de la jambe, le long de sa surface latérale. Dans 25 % des cas, il se jette dans la veine poplitée au niveau de la zone poplitée. Dans d'autres cas, la petite veine saphène peut dépasser de la fosse poplitée et se jeter dans la veine fémorale, la grande veine saphène ou la veine fémorale profonde.
Les veines profondes du dos du pied commencent par les veines métatarsiennes dorsales du pied, qui se jettent dans l'arcade veineuse dorsale du pied, d'où le sang coule dans les veines tibiales antérieures. Au niveau du tiers supérieur de la jambe, la veine tibiale antérieure et la veine tibiale postérieure se confondent pour former la veine poplitée, qui se situe latéralement et légèrement en arrière de l'artère du même nom. Dans la zone poplitée, la petite veine saphène et les veines de l'articulation du genou se jettent dans la veine poplitée. La veine fémorale profonde se jette généralement dans la veine fémorale 6 à 8 cm sous le pli inguinal. Au-dessus du ligament inguinal, ce vaisseau reçoit la veine épigastrique, la veine profonde qui entoure l'ilion, et se confond avec la veine iliaque externe, qui se confond avec la veine iliaque interne au niveau de l'articulation sacro-iliaque. La veine iliaque commune appariée commence après la confluence des veines iliaques externes et internes. Les veines iliaques communes droite et gauche fusionnent pour former la veine cave inférieure. C'est un grand récipient sans valves, de 19 à 20 cm de long et de 0,2 à 0,4 cm de diamètre. La veine cave inférieure comporte des branches pariétales et viscérales à travers lesquelles le sang circule depuis les membres inférieurs, le bas du tronc, les organes abdominaux et le petit bassin.
Les veines perforantes (communicantes) relient les veines profondes aux veines superficielles. La plupart d'entre eux possèdent des valvules suprafasciales à travers lesquelles le sang circule des veines superficielles vers les veines profondes. Il existe des veines perforantes directes et indirectes. Les directs relient directement le réseau veineux profond et superficiel, les indirects se connectent indirectement, c'est-à-dire qu'ils s'ouvrent d'abord dans la veine musculaire, qui se jette ensuite dans la veine profonde.
La grande majorité des veines perforantes proviennent d'affluents plutôt que du tronc de la grande veine saphène. Chez 90 % des patients, il existe une insuffisance des veines perforantes de la face médiale du tiers inférieur de la jambe. Au bas de la jambe, on observe le plus souvent une insuffisance de la veine perforante de Cockett, qui relie la branche postérieure de la grande veine saphène (veine de Léonard) aux veines profondes. Dans le tiers moyen et inférieur de la cuisse, il y a généralement 2 à 4 veines perforantes permanentes (Dodd, Gunter), qui relient directement le tronc de la grande veine saphène à la veine fémorale. Dans la transformation des varices de la petite veine saphène, on observe le plus souvent une insuffisance de veines de connexion dans le tiers moyen et inférieur de la jambe et dans la zone de la malléole latérale.
Evolution clinique de la maladie
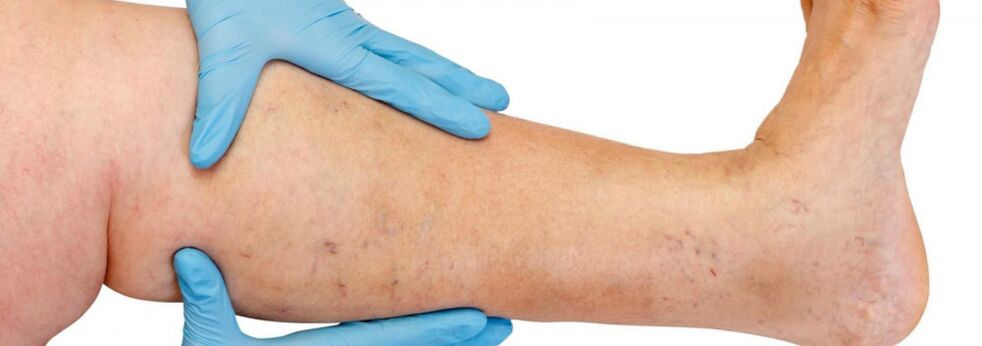
Les varices surviennent généralement dans le système de la grande veine saphène, plus rarement dans le système de la petite veine saphène, et débutent dans les affluents du tronc veineux des jambes. L'évolution naturelle de la maladie dans les premiers stades est assez favorable ; Pendant les 10 premières années ou plus, les patients ne peuvent être gênés par rien d’autre qu’un défaut esthétique. Si un traitement rapide n'est pas fourni, des plaintes de lourdeur, de fatigue des jambes et de gonflement apparaissent ultérieurement après une activité physique (longue marche, position debout) ou l'après-midi, surtout pendant la saison chaude. La plupart des patients se plaignent de douleurs dans les jambes, mais après un interrogatoire plus approfondi, on peut déterminer qu'il s'agit précisément d'une sensation de plénitude, de lourdeur et de plénitude dans les jambes. Même avec un repos court et une position surélevée du membre, la sévérité des sensations diminue. Ce sont ces symptômes qui caractérisent l'insuffisance veineuse à ce stade de la maladie. Lorsqu'il s'agit de douleur, d'autres causes (insuffisance artérielle des membres inférieurs, thrombose veineuse aiguë, douleurs articulaires, etc.) doivent être exclues. La progression ultérieure de la maladie, outre une augmentation du nombre et de la taille des veines dilatées, entraîne l'apparition de troubles trophiques, souvent dus à l'adjonction de veines perforantes insuffisantes et à l'apparition d'une insuffisance valvulaire des veines profondes.
En cas d'insuffisance des veines perforantes, les troubles trophiques se limitent à toutes les surfaces de la jambe (latérale, médiale, postérieure). Les troubles trophiques se manifestent dans un premier temps par une hyperpigmentation locale de la peau, puis un épaississement (durcissement) du tissu adipeux sous-cutané se produit jusqu'à ce que la cellulite se développe. Ce processus se termine par la formation d'un défaut ulcéreux-nécrotique, qui peut atteindre un diamètre de 10 cm ou plus et s'étend profondément dans le fascia. Le lieu typique d'apparition des ulcères trophiques veineux est la zone de la cheville médiale, cependant, la localisation des ulcères sur le bas de la jambe peut être différente et variée. Au stade des troubles trophiques, des démangeaisons et des brûlures sévères apparaissent dans la zone touchée ; Certains patients développent un eczéma microbien. La douleur dans la zone de l'ulcère peut ne pas être prononcée, même si dans certains cas elle est intense. À ce stade de la maladie, il existe une sensation constante de lourdeur et de gonflement de la jambe.
Diagnostic des varices
Il est particulièrement difficile de diagnostiquer le stade préclinique des varices, car un tel patient peut ne pas avoir de varices sur les jambes.
Chez ces patients, le diagnostic de varices des jambes est rejeté à tort, malgré la présence de symptômes de varices, la preuve que le patient a des proches souffrant de cette maladie (prédisposition héréditaire) et des données échographiques sur les premiers changements pathologiques du système veineux.
Tout cela peut entraîner le non-respect des délais pour un début optimal du traitement, la formation de modifications irréversibles de la paroi veineuse et le développement de complications très graves et dangereuses des varices. Ce n'est que lorsque la maladie est reconnue à un stade préclinique précoce qu'il est possible de prévenir les modifications pathologiques du système veineux des jambes grâce à un effet thérapeutique minimal sur les varices.
Éviter diverses erreurs de diagnostic et établir un diagnostic correct n'est possible qu'après un examen approfondi du patient par un spécialiste expérimenté, une interprétation correcte de toutes ses plaintes, une analyse détaillée de l'histoire de la maladie et la plus grande information possible sur l'état du système veineux des jambes en utilisant les équipements les plus modernes (méthodes de diagnostic instrumentales).
Un scanner duplex est parfois réalisé pour déterminer l'emplacement exact des veines perforantes et identifier le reflux veino-veineux à l'aide d'un code couleur. En cas d'insuffisance des valves, leurs valves ne se ferment plus complètement lors des essais de manœuvre Valsava ou de compression. L'insuffisance valvulaire entraîne l'apparition d'un reflux veino-veineux, élevé, par la jonction saphéno-fémorale incompétente et faible, par les veines perforantes incompétentes de la jambe. Avec cette méthode, il est possible d'enregistrer le reflux de sang à travers les feuillets prolapsus d'une valvule insuffisante. C'est pourquoi le diagnostic est en plusieurs étapes ou en plusieurs étapes. Normalement, le diagnostic est posé après un diagnostic échographique et un examen par un phlébologue. Toutefois, dans les cas particulièrement difficiles, l’examen doit être réalisé par étapes.
- Dans un premier temps, un examen et un interrogatoire approfondis sont réalisés par un chirurgien phlébologue ;
- si nécessaire, le patient est envoyé pour d'autres méthodes de recherche instrumentale (angioscanner duplex, phléboscintigraphie, lymphoscintigraphie) ;
- Les patients atteints de maladies concomitantes (ostéochondrose, eczéma variqueux, insuffisance lymphoveineuse) se voient proposer des conseils d'éminents spécialistes sur ces maladies ou des méthodes de recherche supplémentaires ;
- Tous les patients nécessitant une intervention chirurgicale sont consultés dans un premier temps par le chirurgien opérateur et, si nécessaire, par un anesthésiste.
Traitement
Le traitement conservateur est indiqué en priorité chez les patients présentant des contre-indications au traitement chirurgical : du fait de leur état général, en cas de légère dilatation des veines, qui n'entraîne qu'un inconvénient esthétique, ou lorsque l'intervention chirurgicale est refusée. Le but du traitement conservateur est de prévenir le développement ultérieur de la maladie. Dans ces cas, il doit être recommandé aux patients de panser la surface affectée avec un bandage élastique ou de porter des bas élastiques, de ramener périodiquement les jambes en position horizontale et d'effectuer des exercices spéciaux pour le pied et le bas de la jambe (flexion et extension des articulations de la cheville et du genou) pour activer la pompe musculo-veineuse. La compression élastique accélère et améliore le flux sanguin dans les veines profondes de la cuisse, réduisant ainsila quantité de sang dans les veines saphènes, prévient la formation d'œdème, améliore la microcirculation et aide à normaliser les processus métaboliques dans les tissus. Le pansement doit être commencé le matin avant de se lever. Le bandage s'applique par une légère traction des orteils jusqu'à la cuisse, avec le maintien obligatoire du talon et de la cheville. Chaque tour de bandage suivant doit chevaucher le précédent de moitié. Il est recommandé d'utiliser des tricots médicaux certifiés avec sélection individuelle du degré de compression (de 1 à 4). Les patients doivent porter des chaussures confortables à semelles dures et à talons bas, éviter de rester debout longtemps, de faire des travaux physiques pénibles et de travailler dans des zones chaudes et humides. Si la nature de l'activité professionnelle nécessite que le patient reste assis pendant une longue période, les jambes doivent être placées dans une position surélevée en plaçant un support spécial sous les pieds à la hauteur requise. Il est recommandé de marcher un peu toutes les 1 à 1,5 heures ou de se tenir sur la pointe des pieds 10 à 15 fois. Les contractions des muscles du mollet qui en résultent améliorent la circulation sanguine et augmentent le drainage veineux. Pendant votre sommeil, vos jambes doivent être placées en position surélevée.
Il est recommandé aux patients de limiter leur consommation d'eau et de sel, de normaliser leur poids corporel et de prendre régulièrement des diurétiques et des médicaments pour améliorer le tonus veineux. Selon les indications, des médicaments sont prescrits pour améliorer la microcirculation dans les tissus. L'utilisation d'anti-inflammatoires non stéroïdiens est recommandée pour le traitement.
La physiothérapie joue un rôle important dans la prévention des varices. Pour les formes peu compliquées, les traitements aquatiques sont utiles, notamment la natation, les bains de pieds chauds (pas plus de 35°) avec une solution saline à 5-10 %.
Sclérothérapie par compression
Les indications du traitement par injection (sclérothérapie) pour les varices font encore l'objet de débats. La méthode consiste à introduire un agent sclérosant dans la veine dilatée, à la comprimer davantage, à l'oblitérer et à l'effacer. Les médicaments modernes utilisés à ces fins sont tout à fait sûrs, c'est-à-dire h. ne provoque pas de nécrose de la peau ou du tissu sous-cutané lorsqu'il est administré par voie extravasculaire. Certains spécialistes utilisent la sclérothérapie pour presque toutes les formes de varices, d'autres rejettent complètement cette méthode. Très probablement, la vérité se situe quelque part entre les deux, et pour les jeunes femmes aux premiers stades de la maladie, il est logique d'utiliser la méthode de traitement par injection. Il suffit d'être prévenu de la possibilité de rechute (plus élevée qu'en cas d'intervention chirurgicale), de la nécessité de porter constamment un bandage compressif de fixation pendant une longue période (jusqu'à 3 à 6 semaines) et de la probabilité que plusieurs séances soient nécessaires en cas de sclérose complète des veines.
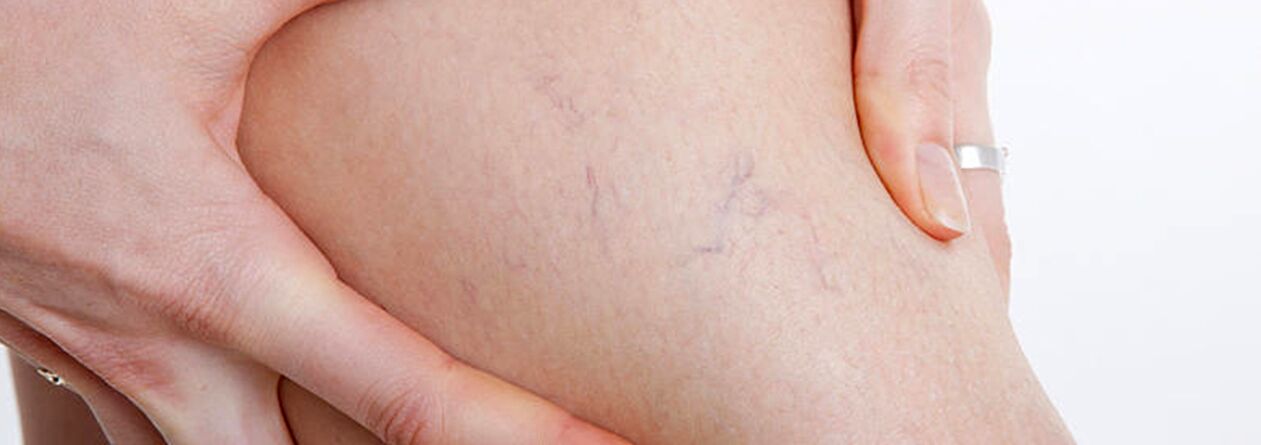
Le groupe des patients présentant des varices doit inclure les patients présentant des télangiectasies (« veines en araignée ») et une expansion du réseau des petites veines saphènes, car les causes du développement de ces maladies sont identiques. Dans ce cas, un traitement est possible en complément de la sclérothérapie coagulation percutanée au laser, mais seulement après avoir exclu les dommages aux veines profondes et perforantes.
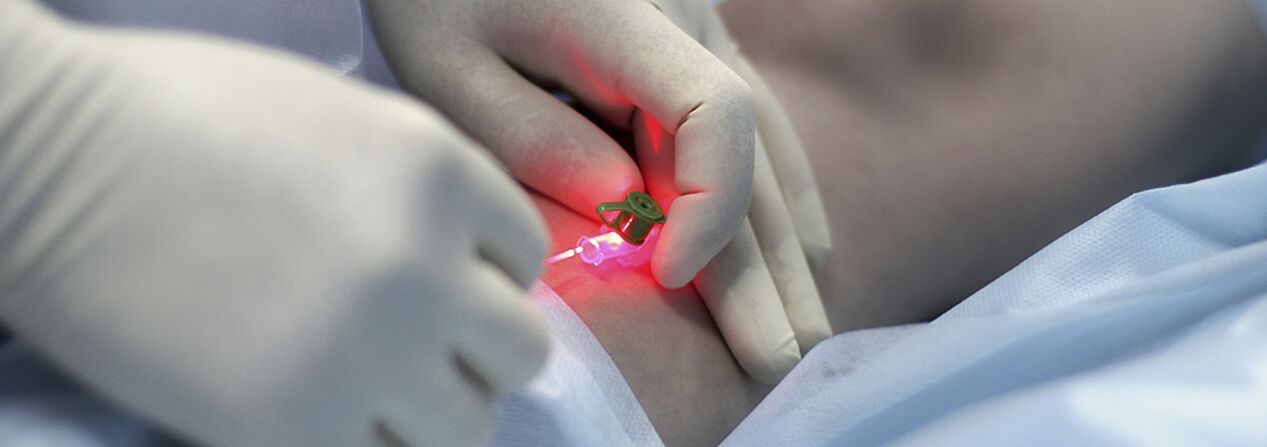
Coagulation percutanée au laser (PLC)
Il s'agit d'une méthode basée sur le principe de photocoagulation sélective (photothermolyse) et basée sur l'absorption différentielle de l'énergie laser par différentes substances présentes dans le corps. Une particularité du processus réside dans le caractère sans contact de cette technologie. La tête de focalisation concentre l'énergie dans un vaisseau sanguin de la peau. L'hémoglobine présente dans le vaisseau absorbe sélectivement les faisceaux laser d'une longueur d'onde spécifique. Sous l'influence d'un laser, l'endothélium de la lumière du vaisseau est détruit, ce qui entraîne le collage des parois vasculaires.
L'efficacité du PLK dépend directement de la profondeur de pénétration du rayonnement laser : plus le vaisseau est profond, plus la longueur d'onde doit être longue, le PLK a donc des indications plutôt limitées. La microsclérothérapie est plus efficace pour les vaisseaux d'un diamètre supérieur à 1,0-1,5 mm. Compte tenu de la répartition étendue et ramifiée des varicosités sur les jambes et du diamètre variable des vaisseaux, une méthode de traitement combinée est actuellement activement utilisée : dans un premier temps, une sclérothérapie des veines d'un diamètre supérieur à 0,5 mm est réalisée, puis les « étoiles » restantes de plus petit diamètre sont éliminées à l'aide d'un laser.
La procédure est pratiquement indolore et sûre (le refroidissement de la peau et les anesthésiques ne sont pas utilisés), car la lumière émise par l'appareil appartient à la partie visible du spectre et la longueur d'onde de la lumière est conçue de manière à ce que l'eau contenue dans les tissus ne bout pas et que le patient ne souffre pas de brûlures. Pour les patients présentant une sensibilité élevée à la douleur, il est recommandé d'utiliser au préalable une crème à effet anesthésique local. L'érythème et l'enflure disparaissent en 1 à 2 jours. Après le traitement, certains patients peuvent ressentir un assombrissement ou un éclaircissement de la zone cutanée traitée pendant environ deux semaines, qui disparaît ensuite. Chez les personnes à la peau claire, les changements sont à peine perceptibles, mais chez les patients à la peau foncée ou au bronzage intense, le risque d'une telle pigmentation temporaire est assez élevé.
Le nombre de procédures dépend de la complexité du cas - les vaisseaux sanguins sont à différentes profondeurs, les lésions peuvent être mineures ou occuper une surface cutanée assez grande, mais généralement pas plus de quatre séances de thérapie au laser (5 à 10 minutes chacune) sont nécessaires. Le résultat maximum en si peu de temps est obtenu grâce à la forme « carrée » unique de l'impulsion lumineuse de l'appareil ; Il augmente son efficacité par rapport à d’autres appareils et réduit également le risque d’effets secondaires après la procédure.
Traitement chirurgical
La chirurgie est la seule méthode de traitement radicale pour les patients souffrant de varices des membres inférieurs. Le but de l'opération est d'éliminer les mécanismes pathogénétiques (reflux veino-veineux). Ceci est réalisé en retirant les troncs principaux des grandes et petites veines saphènes et en ligaturant les veines de connexion insuffisantes.
Le traitement chirurgical des varices a une histoire centenaire. Dans le passé, et de nombreux chirurgiens le font encore aujourd'hui, de grandes incisions étaient pratiquées le long des varices et une anesthésie générale ou rachidienne était réalisée. Les traces après une telle « mini-phlébectomie » restent un souvenir permanent de l'opération. Les premières opérations veineuses (après Schade, après Madelung) furent si traumatisantes que leurs dégâts dépassèrent ceux des varices.
En 1908, le chirurgien américain Babcock a développé une méthode de dessin des veines sous-cutanées à l'aide d'une sonde métallique rigide munie d'une olive. Cette méthode chirurgicale pour éliminer les varices est encore utilisée aujourd'hui sous une forme améliorée dans de nombreux hôpitaux publics. Les varices sont retirées par des incisions séparées, comme suggéré par le chirurgien Narat. Par conséquent, la phlébectomie classique est appelée méthode Babcock-Narat. La phlébectomie Babcock-Narat présente des inconvénients : de grandes cicatrices après la chirurgie et une sensibilité cutanée altérée. La capacité de travail est limitée pendant 2 à 4 semaines, ce qui rend difficile pour les patients d'accepter un traitement chirurgical des varices.
Les phlébologues ont développé une technologie unique pour traiter les varices en une journée. Les cas complexes sont également opérés technologie combinée. Les principaux troncs de varices de grande taille sont éliminés par stripping par inversion, ce qui nécessite une intervention minimale au travers de petites incisions (de 2 à 7 mm) dans la peau, ne laissant pratiquement aucune cicatrice. L’utilisation d’une technique mini-invasive nécessite un traumatisme tissulaire minimal. Le résultat de cette opération est l’élimination des varices avec un excellent résultat esthétique. Le traitement chirurgical combiné est réalisé sous anesthésie totale intraveineuse ou rachidienne, avec une durée d'hospitalisation maximale d'un jour.
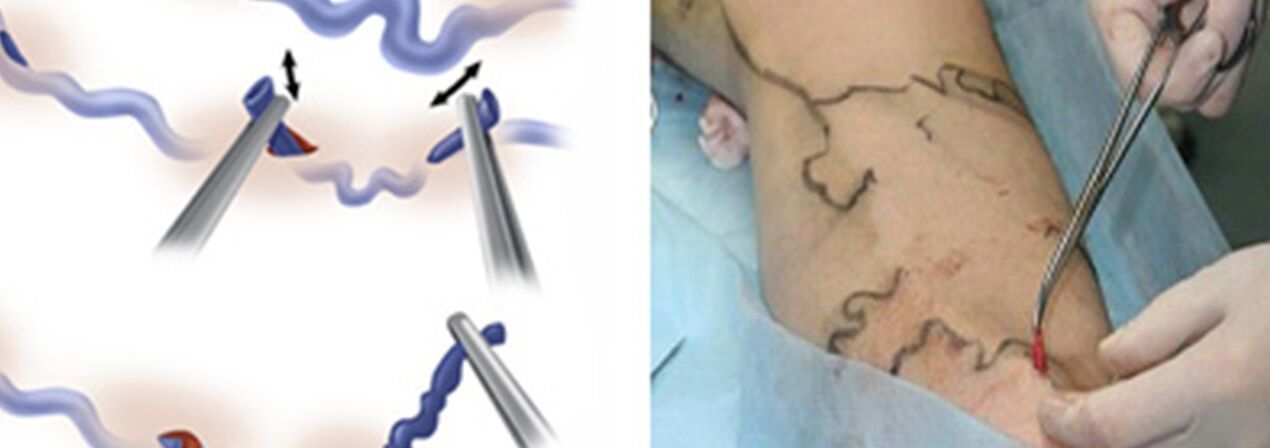
Le traitement chirurgical comprend :
- Crossectomy – crossing of the point where the trunk of the great saphenous vein flows into the deep venous system;
- Stripping involves the removal of a fragment of a varicose vein. Only the varicose vein is removed and not the whole thing (as with the classic variant).
En fait Miniphlébectomie replaced the Narat technique for removing varicose veins of the main veins. Previously, skin incisions of 1-2 to 5-6 cm were made along the course of the varicose veins, through which the veins were isolated and removed. Le désir d'améliorer le résultat esthétique de l'intervention et de pouvoir retirer les veines non pas par des incisions traditionnelles, mais par des mini-incisions (ponctions), a obligé les médecins à développer des instruments qui leur permettent de faire presque la même chose avec un défaut cutané minime. This resulted in sets of phlebectomy “hooks” of various sizes and configurations, as well as special spatulas. Et au lieu d'un scalpel ordinaire, on a utilisé des scalpels à lame très étroite ou des aiguilles d'un diamètre assez grand pour percer la peau (par exemple, une aiguille pour prélever du sang veineux pour analyse d'un diamètre de 18 G). Ideally, the puncture site with such a needle will be practically invisible after some time.
Certaines formes de varices sont traitées en ambulatoire sous anesthésie locale. Le traumatisme minime lors de la miniphlébectomie et le faible risque de l'intervention permettent de réaliser cette opération en clinique de jour. Après une observation minimale à la clinique après l’opération, le patient peut être renvoyé chez lui de manière indépendante. En période postopératoire, un mode de vie actif est maintenu et la marche active est encouragée. L'incapacité temporaire de travail ne dure généralement pas plus de 7 jours, après quoi il est possible de commencer à travailler.
Quand utilise-t-on une microphlébectomie ?
- Si le diamètre des troncs variqueux de la grande ou de la petite veine saphène est supérieur à 10 mm ;
- Après thrombophlébite des principaux troncs sous-cutanés ;
- Après recanalisation des troncs après d'autres types de traitement (EVLT, sclérothérapie) ;
- Élimination de très grosses varices individuelles.
Il peut s'agir d'une opération indépendante ou d'une partie d'un traitement combiné des varices, associé au traitement des veines au laser et à la sclérothérapie. Les tactiques d'utilisation sont déterminées individuellement, en tenant toujours compte des résultats de l'échographie duplex du système veineux du patient. La microphlébétomie est utilisée pour enlever les veines à divers endroits qui ont changé pour diverses raisons, y compris le visage. Le professeur Varadi de Francfort a développé ses instruments pratiques et formulé les postulats de base de la microphlébectomie moderne. La méthode de phlébectomie Varadi permet d’obtenir d’excellents résultats esthétiques sans douleur ni hospitalisation. C'est un travail très laborieux, presque décoratif.
Après une chirurgie veineuse
La période postopératoire après la phlébectomie « classique » habituelle est très douloureuse. Parfois, de gros hématomes sont préoccupants et un gonflement se produit. La cicatrisation des plaies dépend de la technique chirurgicale du phlébologue ; il y a parfois une fuite de lymphe et, à long terme, la formation de cicatrices visibles ; Une perte de sensibilité au niveau du talon persiste souvent après une phlébectomie majeure.
En revanche, les plaies consécutives à une miniphlébectomie ne nécessitent pas de points de suture car il s'agit simplement de piqûres, il n'y a pas de douleur et aucune lésion des nerfs cutanés n'a été observée en pratique. Cependant, de tels résultats de phlébectomie ne sont obtenus que par des phlébologues très expérimentés.






















